Quando o corpo fala mais rápido que a vontade
A Síndrome de Tourette (ST), também chamada de Síndrome de Gilles de la Tourette, é um transtorno neuro comportamental caracterizado pela presença de múltiplos tiques motores e pelo menos um vocal, com início na infância e curso flutuante.
Os tiques são movimentos ou sons súbitos, rápidos, recorrentes e sem propósito aparente, como piscar os olhos, encolher os ombros, fungar ou emitir sons guturais. Embora involuntários, muitos pacientes conseguem suprimi-los temporariamente, geralmente à custa de desconforto interno, seguido de sensação de alívio após o tique o que diferencia o fenômeno de outros movimentos involuntários, como mioclonias ou coreias.
Exemplos de Tiques Motores
Tiques Simples (movimentos rápidos e isolados)
- Piscar de olhos repetidamente
- Fazer caretas (movimento facial breve, franzir a testa, enrugar o nariz)
- Encolher os ombros
- Sacudir a cabeça ou o pescoço
- Movimentar os dedos ou as mãos (estalar, bater)
- Contrair o abdome
- Esticar o pescoço ou girá-lo de forma súbita
- Apertar os olhos ou cerrar os punhos
- Fazer pequenos saltos ou “trancos” de tronco
- Estalar articulações (sem componente doloroso real)
Tiques Motores Complexos (sequências coordenadas ou gestos com propósito aparente)
- Bater no próprio corpo (mãos, rosto, coxas)
- Tocar repetidamente em objetos ou pessoas
- Caminhar em padrões estereotipados (ex.: dar dois passos para trás antes de avançar)
- Realizar gestos obscenos (copropraxia)
- Fazer gestos simbólicos repetidos (como sinal da cruz, bater palmas, arrumar cabelo de
- modo ritualizado)
- Saltar, rodopiar ou agachar de forma súbita
- Simular ações cotidianas de modo repetitivo (como pentear o cabelo ou ajeitar a
- roupa)
- “Imitar” gestos de outras pessoas (ecopraxia)
- Exemplos de Tiques Vocais ou Fônicos
Tiques Vocais Simples
- Grunhidos, fungadas, tossidas
- Assobios curtos ou sons de garganta
- Cliques com a língua
- Inspirar ou expirar de forma audível
- Estalar os lábios
- Sons de animal (latidos, miados)
Tiques Vocais Complexos
- Repetir palavras alheias (ecolalia)
- Repetir palavras próprias (palilalia)
- Emitir palavras aleatórias ou frases desconexas
- Uso involuntário de palavrões ou expressões obscenas (coprolalia, presente em cerca
- de 10–15% dos casos, e não em 40% como se pensava antigamente)
- Entoar frases ou melodias de forma estereotipada (“eco musical”)
- Alterar o tom ou o ritmo da fala (fala entrecortada ou robotizada)
- Falar palavras obscenas (coprolalia)
- Tiques Mistos ou Incomuns (“estranhos” na prática clínica)
São descritos em menor frequência, mas reconhecidos em estudos clínicos e polissonográficos:
- “Cheirar” objetos repetidamente (mesmo sem odor presente) Dar pequenos pulos repetidos enquanto caminha
- Encostar o corpo em superfícies (paredes, móveis) de modo ritualizado Puxar ou morder roupas e mangas
- Fazer sons de beijo ou estalar a língua em sequência rítmica
- Emitir sons específicos como nomes de pessoas, sílabas ou slogans de TV Imitar sons do ambiente, como sirenes, telefones, campainhas (fenômeno de eco fenômeno)
- Piscar e simultaneamente virar a cabeça combinação de tiques motores complexos
- Fazer caretas simétricas ou movimentos alternados de lábios e mandíbula “Saltar” palavras durante a leitura como se houvesse um impulso de interromper a fala
- “Estalar” o pescoço ou o maxilar de modo repetitivo e forçado, às vezes causando dor “Engolir ar” ou emitir ruído inspiratório alto (gasping tic)
- Contrair abdome e diafragma produzindo movimentos respiratórios curtos e rítmicos (tiques diafragmáticos)
- Emitir gemidos ou risadinhas curtas involuntárias “Bater” com o pé no chão ritmicamente como se marcasse um compasso
- Movimentos pélvicos repetidos (com conotação sexual involuntária, frequentemente causa de constrangimento em adolescentes)
Observações Clínicas Importantes
- Os tiques podem mudar de forma ao longo do tempo, substituindo-se reciprocamente (“migração de tiques”).
- A maioria dos tiques desaparece durante o sono, mas alguns persistem em sono REM leve.
- Tiques nunca são puramente voluntários, embora muitos pacientes descrevam sensação de “necessidade de fazer”.
- Tiques dolorosos (como torções cervicais) merecem avaliação específica, podendo levar a lesões musculares ou cervicais.
- Alguns tiques “estranhos” são mal interpretados como sintomas psiquiátricos ou comportamentais, o que reforça a importância do diagnóstico correto.
Nem todo tique é Tourette!
É importante destacar que nem todo tique se enquadra em Síndrome de Tourette.
O DSM-5-TR e a CID-11 reconhecem três principais categorias de transtornos de tique:
Transtorno de Tique Transitório (ou Provisório):
- Transtorno de Tique Transitório (ou Provisório):
- Presença de tiques motores e/ou vocais simples,
- Duração inferior a 12 meses,
- Com início antes dos 18 anos.
- Ocorre em até 20% das crianças em idade escolar, geralmente em resposta a estresse, fadiga, ansiedade, uso de estimulantes ou infecção viral.
- A maioria regride espontaneamente, sem necessidade de tratamento medicamentoso.
2. Transtorno de Tique Motor ou Vocal Persistente (Crônico):
- Apenas tiques motores ou apenas vocais,
- Persistentes por mais de 12 meses,
- Sem preencher critérios para ST.
3. Síndrome de Tourette:
- Dois ou mais tiques motores e pelo menos um vocal,
- Início antes dos 18 anos,
- Persistência por mais de 1 ano,
- E ausência de outra causa médica ou substância responsável
Outras causas de tiques ou movimentos semelhantes incluem:
- Efeitos de medicamentos (ex.: estimulantes, neurolépticos, anticonvulsivantes, lítio);
- Infecções estreptocócicas com mecanismos autoimunes (PANDAS);
- Distúrbios metabólicos ou tóxicos;
- Epilepsias mioclônicas ou distonias paroxísticas;
- E, mais raramente, distúrbios conversivos ou funcionais.
Assim, o diagnóstico diferencial deve sempre considerar o contexto clínico, o curso temporal e o tipo de movimento, evitando rotular precocemente um quadro benigno e autolimitado com Tourette.
Aspectos genéticos e neurobiológicos
A ST tem etiologia multifatorial, com forte base genética e interação neuroimune em subgrupos de pacientes.
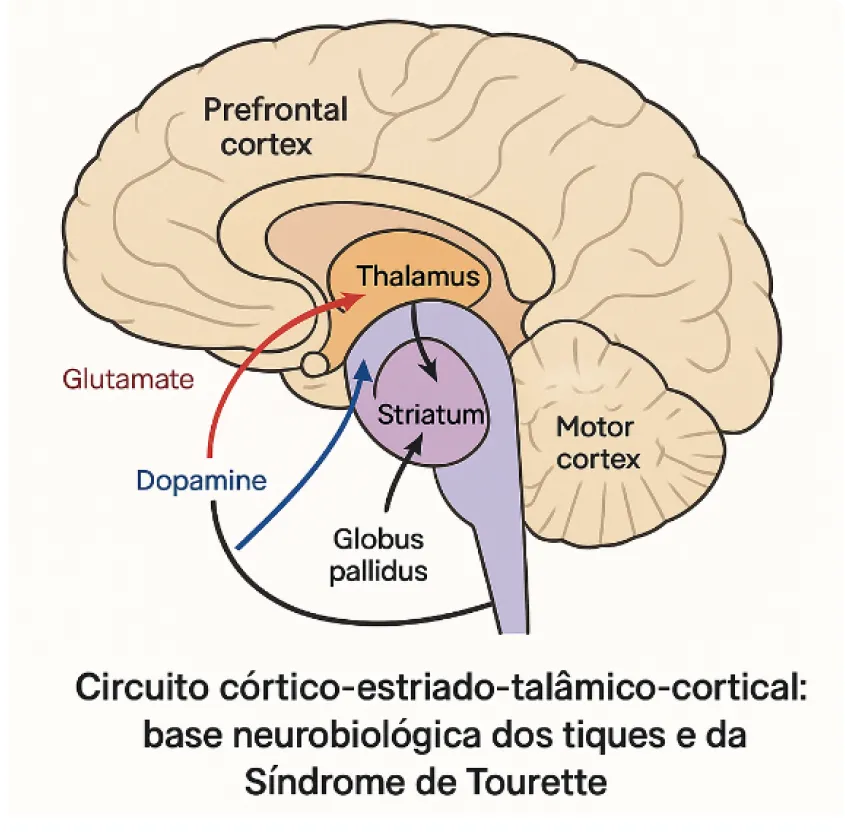
Estudos mostram alta concordância entre gêmeos monozigóticos (≈86%), e vários genes candidatos foram identificados, incluindo SLITRK1, HDC, e regiões cromossômicas 4q, 8p, 16q e 19p. A disfunção principal ocorre nos circuitos córtico-estriado-talâmico-corticais, com hiperatividade dopaminérgica e alterações nos gânglios da base (núcleo caudado e putâmen).
Estudos de neuroimagem (PET, SPECT, RM volumétrica) mostram redução da substância cinzenta frontal, assimetria estriatal e aumento da liberação de dopamina induzida por anfetamina. Também existem evidências de autoimunidade em parte dos casos, principalmente na associação entre tiques e sintomas obsessivo compulsivo após infecção estreptocócica (PANDAS).
Epidemiologia e curso clínico
A ST afeta aproximadamente 0,3 a 1% das crianças, com predomínio em meninos (3–4:1). O início é mais comum entre 4 e 7 anos, com pico de intensidade entre 8 e 12 anos e tendência à redução ou remissão completa em dois terços dos casos na vida adulta. Os tiques flutuam em frequência e intensidade, piorando com estresse, ansiedade, fadiga ou privação de sono, e frequentemente diminuem durante o sono.
Tiques cervicais vigorosos podem causar lesões musculoesqueléticas ou vasculares, justificando abordagens específicas, como toxina botulínica.
Comorbidades e impacto funcional
As comorbidades psiquiátricas são extremamente comuns e muitas vezes mais incapacitantes
do que os tiques em si:
- TDAH (até 60%)
- TOC (30–40%)
- Transtorno desafiador de oposição e de conduta (≈15%)
- Transtornos de aprendizagem e ansiedade
Essas condições podem intensificar a impulsividade, a dificuldade de concentração e a baixa
autoestima, interferindo diretamente na qualidade de vida e nas relações sociais.
Diagnóstico clínico
O diagnóstico é essencialmente clínico, baseado na observação dos tiques ao longo do tempo e no histórico familiar e comportamental. Exames complementares são indicados apenas quando há sinais atípicos, regressão neurológica, início tardio ou suspeita de causa secundária.
Quando tratar?
Nem todos os pacientes com tiques necessitam de tratamento.
A decisão terapêutica deve considerar três fatores principais:
- Impacto funcional (interferência em atividades escolares, sociais ou familiares);
- Desconforto físico ou dor (tiques cervicais intensos, automutilações, exaustão);
- Sofrimento emocional ou constrangimento social significativo.
Conforme diretrizes da American Academy of Neurology (2019) e da ESSTS (2021), o tratamento é indicado apenas se houver prejuízo relevante. Em casos leves ou transitórios, recomenda-se educação da família e da escola, suporte psicológico e redução do estresse ambiental o que já é suficiente para melhora espontânea em muitas crianças.
Tratamento: abordagem multimodal
- Terapia comportamental
A CBIT (Comprehensive Behavioral Intervention for Tics = terapia comportamental baseada em
exposição com prevenção de resposta)) é considerada o tratamento de primeira linha.
Ela integra:
- Treinamento de reversão de hábitos (HRT),
- Exposição com prevenção de resposta (ERP),
- Psicoeducação e manejo de ansiedade.
Estudos controlados demonstram redução de até 38% na gravidade dos tiques (escala YGTSS),
com melhora sustentada e sem efeitos colaterais farmacológicos.
- Terapia farmacológica
Indicada em casos moderados a graves:
- Agonistas α2-adrenérgicos (clonidina, guanfacina) boa resposta em quadros leves, especialmente com TDAH associado.
- Antipsicóticos atípicos (risperidona, aripiprazol) maior evidência de eficácia e melhor tolerabilidade.
- Antipsicóticos típicos (haloperidol, pimozida) uso reservado para casos refratários.
- Toxina botulínica tipo A útil para tiques focais dolorosos.
- Estimulação cerebral profunda indicada apenas em adultos com tiques
- incapacitantes e refratários.
Importante: estimulantes como metilfenidato podem ser utilizados com segurança em
pacientes com TDAH e ST, sem piora dos tiques, conforme estudos controlados.
Prognóstico e orientação familiar
A ST não compromete a inteligência nem a capacidade de aprendizado. O prognóstico é, na maioria das vezes, favorável, especialmente quando há apoio familiar e escolar.
A psicoeducação é componente essencial do manejo: compreender o caráter involuntário dos tiques reduz o estigma, evita punições e melhora o autoconceito da criança.
Conclusão
A Síndrome de Tourette é um distúrbio neurobiológico complexo, porém tratável. Com informação, manejo ambiental e intervenções comportamentais bem estruturadas, a maioria dos pacientes alcança excelente controle e qualidade de vida. Reconhecer que tiques transitórios são comuns e geralmente benignos é fundamental para evitar diagnósticos e tratamentos desnecessários.
Referências
- Singer HS. Tics and Tourette Syndrome. Handbook of Clinical Neurology, 2019; 165: 123–142.
- Pringsheim T, Davenport WJ, Lang AE. Tics. Current Opinion in Neurology, 2003; 16(4): 523–527.
- Kossoff EH, Singer HS. Tourette Syndrome: Clinical Characteristics and Current Management Strategies. Paediatric Drugs, 2001; 3(5): 355–363.
- Leckman JF, et al. Phenomenology of tics and natural history of tic disorders. Adv Neurol, 2001; 85: 1–14.
- Verdellen C, et al. European clinical guidelines for Tourette syndrome and other tic disorders: Part III – Behavioral and psychosocial interventions. Eur Child Adolesc Psychiatry, 2021; 30: 417–441.
- Murphy TK, et al. Practice guideline: The treatment of tics in people with Tourette syndrome and chronic tic disorders. Neurology, 2019; 92(19): 896–906.
- American Psychiatric Association. DSM-5-TR: Diagnostic and Statistical Manual of Mental Disorders. 5th ed., 2022.
- World Health Organization. ICD-11 for Mortality and Morbidity Statistics (6A05–6A07: Tic disorders). Geneva: WHO, 2022.