Uma crise epiléptica é um evento clínico transitório (isto é, com começo e fim) causado por uma atividade elétrica anormal, excessiva e sincronizada de neurônios no cérebro, que pode gerar manifestações motoras (tremores, rigidez), sensoriais (formigamentos, “choques”, alterações visuais), autonômicas (palidez, suor, náusea), comportamentais (parada súbita, automatismos) ou de consciência (confusão, desconexão do ambiente).
Os sinais e sintomas de uma crise epiléptica variam conforme a região do cérebro onde ocorre a descarga elétrica anormal. Quando essa atividade acontece em áreas responsáveis pelos movimentos, geralmente localizadas no córtex frontal, a crise pode se manifestar por movimentos involuntários, como contrações repetidas de um braço, de uma perna ou da face, rigidez muscular ou abalos rítmicos. Em alguns casos, esses movimentos podem se espalhar progressivamente para outras partes do corpo.
Se a descarga ocorre na região occipital, responsável pelo processamento da visão, os sintomas costumam ser visuais, como flashes de luz, pontos brilhantes, manchas coloridas, distorção das imagens ou até sensação de perda visual temporária. Quando a atividade elétrica anormal envolve o córtex parietal, área relacionada à sensibilidade, a pessoa pode apresentar sensações anormais, como formigamento, dormência, sensação de choque, calor ou frio em uma parte do corpo, mesmo sem nenhum estímulo externo.
Já nas crises que se iniciam no lobo temporal, região ligada à memória, às emoções e à linguagem, podem surgir sintomas como sensação súbita de medo sem motivo aparente, desconforto abdominal ascendente, náusea, palpitações, além de alterações da consciência, com olhar fixo, dificuldade de responder e automatismos, como mastigar, engolir repetidamente ou mexer nas mãos. Alterações da linguagem, como dificuldade para falar ou compreender o que é dito, também podem ocorrer.
Em algumas crises, especialmente quando há envolvimento de áreas responsáveis pelo controle automático do organismo, surgem sintomas autonômicos, como palidez, sudorese, aceleração dos batimentos cardíacos, alteração da respiração ou sensação súbita de mal-estar. Esses exemplos ilustram que a crise epiléptica não se manifesta sempre da mesma forma. Seus sinais refletem diretamente a função da área cerebral temporariamente afetada, o que explica a grande variedade de apresentações clínicas observadas na epilepsia.
Em termos simples: é como se, por alguns segundos ou minutos, uma “onda elétrica desorganizada” surgisse em parte (ou em todo) o cérebro, produzindo sintomas observáveis ou subjetivos. Essa definição, com pequenas variações de linguagem, é a base conceitual usada pela Liga Internacional Contra a Epilepsia (ILAE).
Crise epiléptica é a mesma coisa que convulsão?
Nem sempre! Convulsão é um termo popular e também clínico, geralmente associado a crise com manifestações motoras evidentes, como rigidez, abalos rítmicos, queda ou “contorções”. Porém, existem muitas crises epilépticas sem convulsão, por exemplo: episódios de “desligamento” (ausências), crises com olhar parado e automatismos discretos (mastigar, mexer nas mãos), sensações súbitas estranhas (como déjà vu), alterações autonômicas (náusea, palidez) ou confusão breve.
Portanto, é correto dizer que toda convulsão é uma crise epiléptica, mas nem toda crise epiléptica é convulsiva.
Conceito de epilepsia
Epilepsia é uma condição neurológica crônica em que o cérebro apresenta uma predisposição duradoura para gerar crises epilépticas. Na prática clínica, a ILAE define epilepsia em 3 situações:
- 1 – duas crises não provocadas (ou reflexas) com intervalo >24 horas;
- 2 – uma crise não provocada com alto risco de recorrência futura (em geral, risco semelhante ao observado após duas crises não provocadas, tipicamente ≥60% em 10 anos);
- 3 – quando se reconhece uma síndrome epiléptica (conjunto típico de crises + idade + padrão típico de EEG).
Essa definição é importante porque orienta decisões de tratamento e acompanhamento.
Classificação dos Tipos de Crise Epiléptica
A classificação é essencial para o diagnóstico correto e para a definição terapêutica.
- Quanto ao início da atividade epiléptica:
Crises focais parciais):
- Início em área específica de um hemisfério cerebral.
- o Podem ou não comprometer a consciência.
- o sintoma varia: motores, sensitivos, autonômicos, psíquicos.
Crises generalizadas:
- Início em ambos os hemisférios ao mesmo tempo.
- O Frequentemente causam perda de consciência desde o início.
- O Ex: crises tônico-clônicas, de ausência, mioclônicas, atônicas.
Crises de início desconhecido:
- Quando não é possível definir com clareza como se iniciou a crise.
“O tipo de crise não depende apenas de ter ou não ter tremor, mas sim de como ela começa e como evolui.”
Nem Toda Crise Epiléptica é Epilepsia!
Crises sintomáticas agudas
- Podem ocorrer em situações específicas e não caracterizam epilepsia.
Exemplos:
- Hipoglicemia severa
- o Distúrbios hidreletrolíticos (hiponatremia, hipocalcemia)
- o Intoxicações (álcool, drogas) ou abstinência
- o Infecções do SNC (meningite, encefalite)
- o Traumatismo cranioencefálico recente
- o Acidente vascular cerebral agudo (AVC)
- o Crises febris em crianças pequenas
“Ter uma crise não é sinônimo de epilepsia. Epilepsia implica em uma predisposição crônica para novas crises.”
Desencadeantes ou gatilhos
Nem todas as crises têm um gatilho identificável, mas alguns fatores aumentam a
probabilidade de ocorrência em pessoas predispostas:
- Privação de sono, consumo excessivo de álcool (ou abstinência), estresse importante (pode ser tanto animação/excitação para algo prazeroso, como alguma preocupação/medo excessivo),
- Doenças infecciosas febris,
- Falhas de adesão ao medicamento (esquecimento ou recusa em tomar a medicação corretamente),
- Luzes intermitentes em indivíduos fotossensíveis,
- Em alguns casos menstruação (catamenial).
Também é relevante lembrar que “gatilho” não significa “causa da epilepsia”; significa um fator que facilita a ocorrência da crise em alguém que já tem vulnerabilidade. Para o cotidiano, os gatilhos mais importantes e modificáveis costumam ser: sono, regularidade do tratamento e evitar álcool/uso de substâncias.
Cuidados e medidas preventivas que o paciente deve ter
Os cuidados preventivos se organizam em três eixos:
- Adesão terapêutica (tomar medicação corretamente, sem interrupções por conta própria e com reavaliações programadas);
- higiene do sono e estilo de vida (rotina de sono, evitar viradas, moderar álcool, atenção a gatilhos individuais); e
- Segurança (reduzir riscos caso uma crise ocorra).
- Mesmo com bom controle das crises, é essencial adotar medidas de segurança, pois o risco de um evento inesperado nunca é zero. O objetivo não é restringir a vida do paciente, mas reduzir a gravidade das consequências caso uma crise ocorra.
- Na infância, orienta-se supervisão adequada em atividades de risco, como banho (preferir chuveiro e evitar banheira), piscinas e ambientes com altura. Crianças pequenas devem ser acompanhadas durante o banho e atividades aquáticas, e a escola deve ser informada sobre o diagnóstico, recebendo orientações claras sobre como agir diante de uma crise.
- Em adolescentes e adultos, cuidados incluem cautela com atividades em altura, uso de equipamentos de proteção quando indicado, evitar cozinhar sozinho com fogo ou óleo quente se houver crises não totalmente controladas, e atenção especial a atividades aquáticas preferencialmente sempre com supervisão. Um tema importante nessa fase é a direção veicular, que deve seguir a legislação vigente e, sobretudo, critérios de segurança baseados no controle das crises.
- Para mais detalhes veja o artigo Esportes e Epilepsia. (atalho para o artigo com mais detalhes)
Tratamento
O tratamento é individualizado e depende do tipo de crise, síndrome epiléptica, idade, comorbidades e perfil de efeitos adversos. Em linhas gerais, medicamentos (fármacos anticrise, antigamente chamados de anticonvulsivos ou antiepilépticos) são a primeira estratégia e controlam crises em grande parte dos casos.
Entre os mais antigos, frequentemente citam-se fenobarbital, fenitoína, carbamazepina, clobazam, diazepam, clonozepam, nitrazepam, vigabatrina e valproato. Entre os mais recentes, lamotrigina, levetiracetam, topiramato, oxcarbazepina, lacosamida, brivaracetam, rufinamida, zonizamida, canabidiol, felbamato, cenobamato e perampanel. Nem todos estão disponíveis no Brasil!
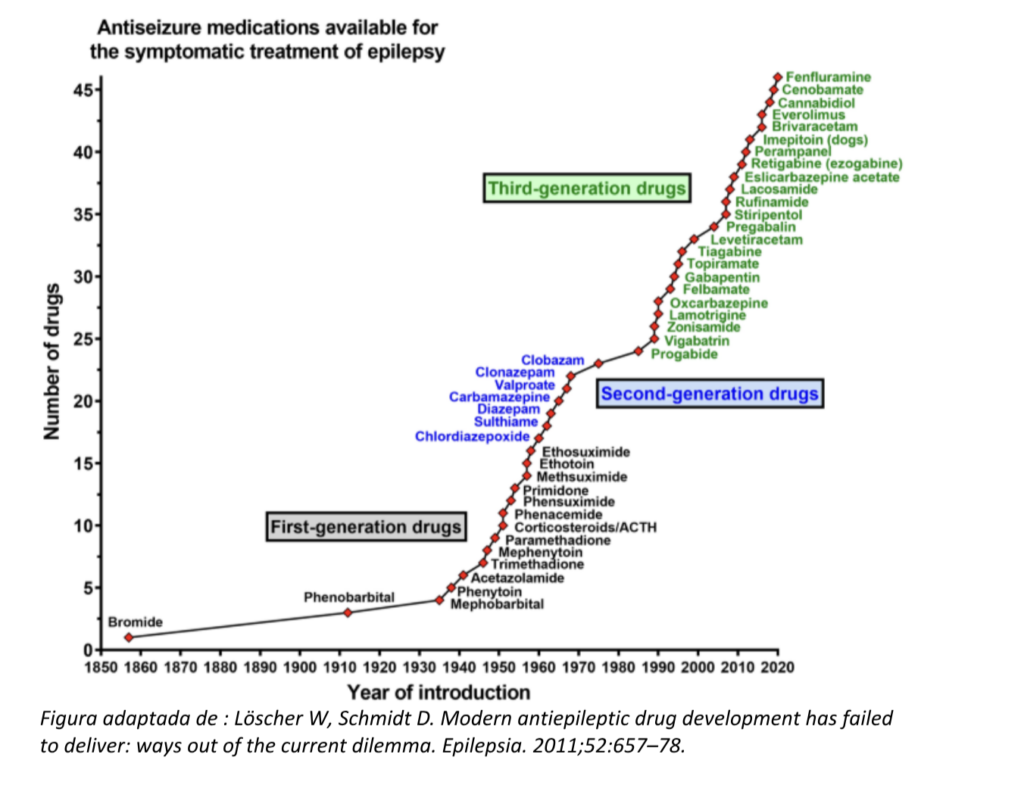
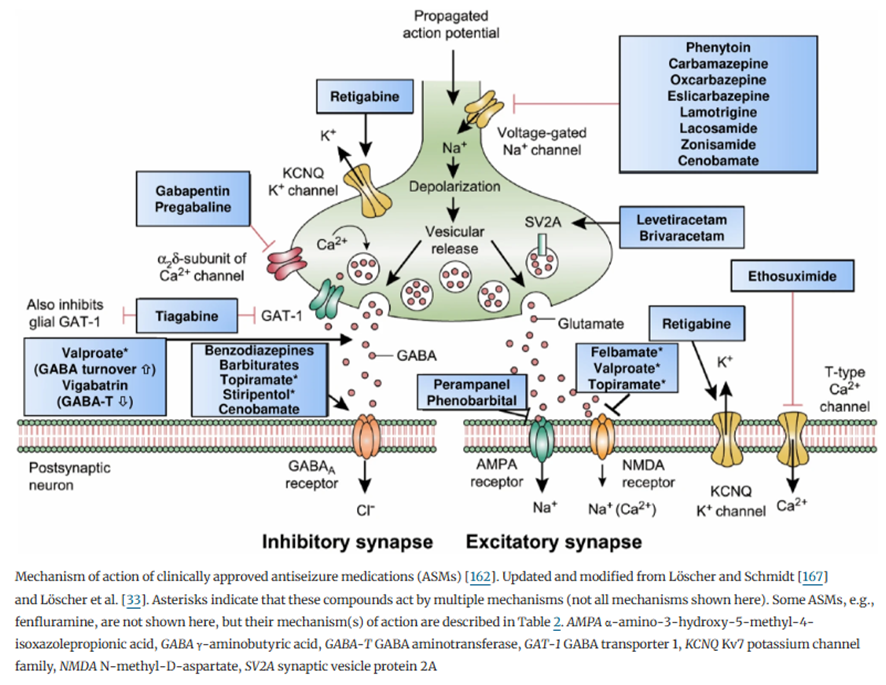
Quando a epilepsia é farmacorresistente (falha de duas tentativas adequadas e toleradas), consideram-se estratégias avançadas, incluindo cirurgia de epilepsia (especialmente quando há foco ressecável), neuromodulação como estimulação do nervo vago (VNS), e terapia dietética (dieta cetogênica e variantes, particularmente em epilepsias refratárias pediátricas).
O conceito de epilepsia farmacorresistente é padronizado pela ILAE. A dieta cetogênica tem evidência sintetizada em revisão Cochrane para epilepsia resistente em crianças, mostrando aumento da chance de grande redução de crises em comparação ao cuidado usual (com necessidade de supervisão especializada). Para VNS, há evidências acumuladas e meta-análises
sugerindo proporção relevante de respondedores (redução importante de crises), embora não
seja “cura” e exija seleção e acompanhamento.
Mais detalhes sobre epilepsia farmacorresistente ou refratária.
Manejo da crise no ambiente familiar ou na escola
Objetivos principais durante a crise
- Assegurar a segurança da pessoa.
- Observar e registrar o evento.
- Evitar intervenções perigosas.
- Saber quando acionar ajuda de emergência.
O que fazer
- Manter a calma.
- Marcar o tempo de início da crise (idealmente com relógio ou celular).
- Proteger a cabeça da pessoa (ex: com roupa dobrada, almofada).
- Afastar objetos duros ou pontiagudos ao redor.
- Afrouxar roupas apertadas (gola, cintos).
- Após a fase tônica-clônica, colocar a pessoa de lado (posição lateral de segurança), para reduzir risco de aspiração.
- Observar características da crise: duração, início, lado predominante, coloração da pele, tipo de movimentos, estado pós-crítico.
O que NÃO fazer
- Não colocar nada na boca da pessoa (não há risco de “engolir a língua”).
- Não tentar conter os movimentos à força.
- Não dar medicamentos por via oral durante a crise.
- Não sacudir ou bater na pessoa para tentar “acordar”.
Quando chamar emergência (SAMU 192 ou Bombeiros 193)
- Crise com duração superior a 5 minutos.
- Crises repetidas sem recuperação entre elas.
- Presença de dificuldade respiratória persistente.
- Ocorrência de trauma significativo durante a crise.
- Primeiro episódio convulsivo conhecido.
Cuidados específicos em ambiente escolar
- Orientar a equipe pedagógica e técnica para:
- Registrar as características do episódio.
- o Identificar sinais iniciais (auras, lateralidade, cor da pele).
- o Notar tempo de recuperação após a crise.
Referências
Fisher RS, et al. Epileptic seizures and epilepsy: definitions proposed by the ILAE and the IBE. Epilepsia. 2005. PubMed: 15816939.
Fisher RS, et al. ILAE official report: A practical clinical definition of epilepsy. Epilepsia. 2014. PubMed: 24730690.
Fisher RS, et al. Operational classification of seizure types by the ILAE (2017). Epilepsia. 2017
Beniczky S, et al. Updated classification of epileptic seizures (ILAE Position Paper, 2025). Epilepsia. 2025
World Health Organization (WHO). Epilepsy – Fact sheet.
Fiest KM, et al. Prevalence and incidence of epilepsy: a systematic review and meta-analysis. Neurology. 2017. PubMed: 27986877.
Kwan P, et al. Definition of drug resistant epilepsy: consensus proposal by the ILAE Task Force. Epilepsia. 2010. PubMed: 19889013.
Jehi L, et al. Timing of referral to evaluate for epilepsy surgery: Expert Consensus (ILAE). 2022.
Martin-McGill KJ, et al. Ketogenic diets for drug-resistant epilepsy (Cochrane Review). 2020.
NICE. Epilepsies in children, young people and adults (NG217): diagnosis and management. 2022.
ILAE – International League Against Epilepsy
ABNE – Academia Brasileira de Neurologia


